Contre quelles maladies et quand se faire vacciner ?
Le calendrier de vaccination
Sur base des avis du Conseil Supérieur de la Santé (CSS), la Fédération Wallonie-Bruxelles a élaboré un calendrier vaccinal reprenant les vaccinations obligatoires et recommandées, ainsi que les âges auxquels elles doivent être réalisées.
Ce calendrier peut être adapté si de nouveaux avis sont rendus en la matière par le CSS.
Le CSS est une instance réunissant des professionnels de santé. Il dépend du Service Public Fédéral Santé Publique. Il a pour mission de rendre des avis scientifiques sur différents thèmes de santé, dont notamment les avantages et/ou les inconvénients de généraliser une vaccination contre une maladie.
Le CSS définit les populations à cibler, l’âge optimal pour recevoir un vaccin, le nombre de doses et les intervalles de temps à respecter entre l’injection des doses, le rythme des rappels…
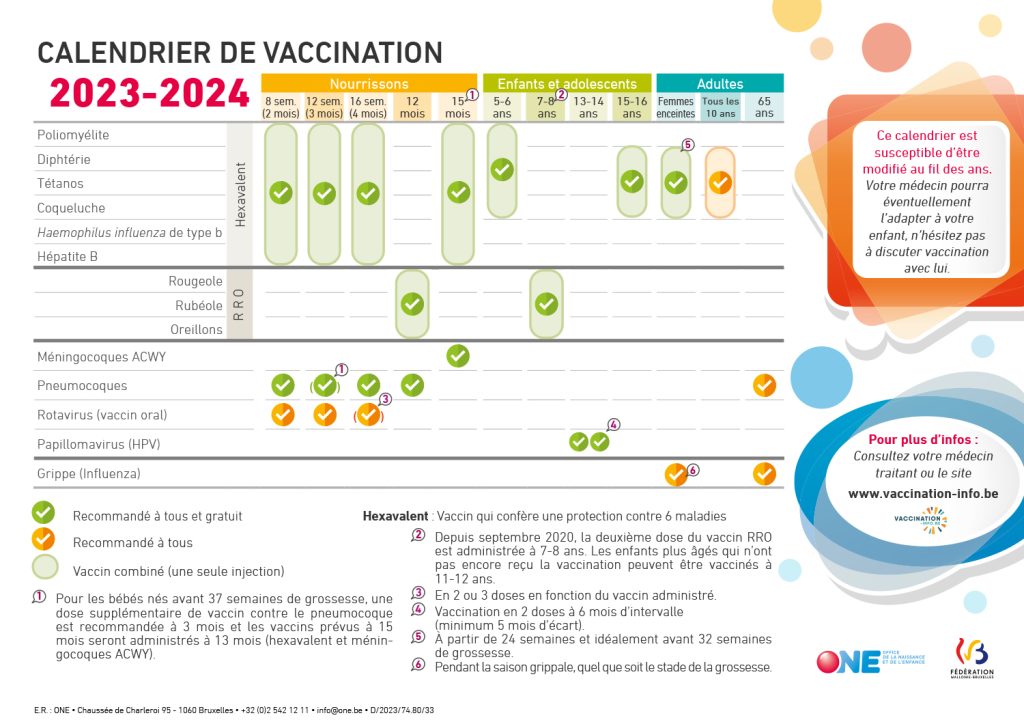
La vaccination au cours de la vie
La protection grâce à la vaccination n’est pas réservée aux bébés. Tout au long de la vie, la vaccination est fondamentale. Que ce soit pendant l’enfance ou l’adolescence, pour des vaccinations de rappels ou encore à l’âge adulte pour se protéger avant un voyage, la vaccination reste essentielle. De même la grossesse est un moment important pour bénéficier d’une vaccination tant pour protéger la mère que le futur bébé. Enfin, les seniors ne sont pas en reste, eux aussi doivent pouvoir bénéficier de cette protection.